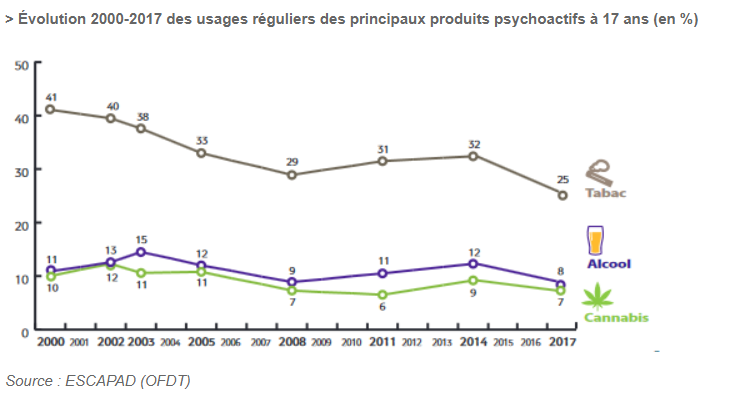
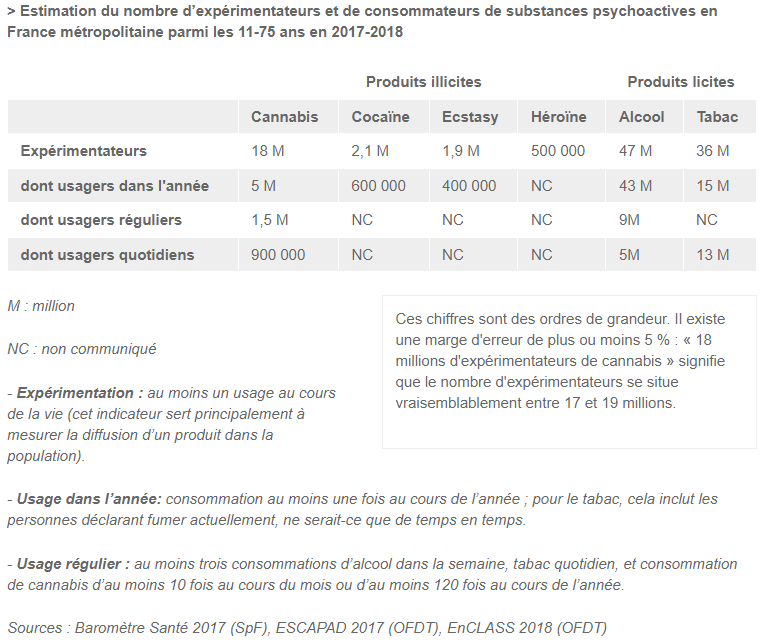
SOS Oxygène, entreprise engagée dans le secteur de la santé, consolide son engagement en faveur de la communauté grâce au solide partenariat avec l’association RespirActeurs. Le golf devient le terrain où l’entreprise et l’association se rejoignent pour unir leurs forces autour d’une noble cause.
SOS Oxygène réalise un geste philanthropique
Dans une initiative exemplaire, SOS Oxygène a de nouveau soutenu l’association RespirActeurs. Un geste qui symbolise un engagement profond envers l’amélioration de la qualité de vie des personnes touchées par des problèmes respiratoires.
Le choix du golf comme cadre de cette collaboration n’est pas anodin. Au-delà du terrain de jeu, chaque coup, swing et échange deviennent une métaphore du partenariat dynamique entre SOS Oxygène et RespirActeurs. Un terrain où la solidarité prend forme, où chaque trou devient une opportunité de créer un impact positif sur la santé respiratoire de la communauté.
En conjuguant passion sportive et responsabilité sociale, SOS Oxygène et RespirActeurs montrent que la générosité peut être aussi efficace qu’un swing bien maîtrisé.
Au fil des greens, les deux entitées tracent un parcours commun vers un avenir où la santé respiratoire est une priorité partagée. Un exemple inspirant de la manière dont les entreprises peuvent jouer un rôle actif dans l’amélioration de la vie de ceux qui en ont le plus besoin, tout en créant des liens forts au cœur de la communauté.