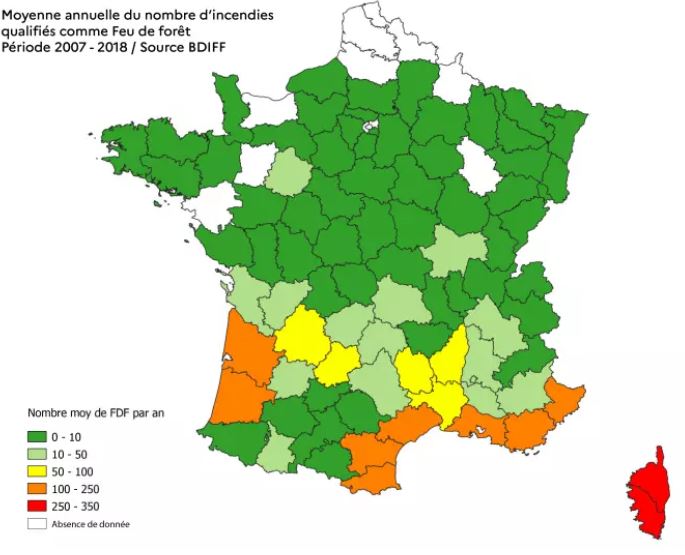
Ce samedi, des collaborateurs SOS Oxygène, médecins et bénévoles ont relevé un défi exceptionnel en gravissant le Mont Ventoux au profit de l’association Ventoux Contre Cancer. Entre cyclisme et marche, cette initiative a mobilisé les agences SOS Oxygène de Provence et de Montpellier, en partenariat avec l’Hôpital d’Aix Pertuis et le CHU de Montpellier, pour soutenir la recherche et les patients atteints de cancer.
Un défi sportif au sommet
Le Mont Ventoux, connu pour ses pentes abruptes et ses conditions souvent extrêmes, est un véritable défi pour tout sportif. Alors, c’est avec détermination et un objectif bien plus grand en tête que les participants ont affronté ce géant de la Provence. La montée, réalisée à vélo pour certains, à pied pour d’autres, était une épreuve physique intense. Les motivés ont démontré une incroyable résistance en grimpant les 26 kilomètres de cette route sinueuse, cumulant un dénivelé impressionnant de 1908 mètres.
Le légendaire Mont Ventoux a été ainsi le théâtre d’une initiative remarquable, alliant sport, solidarité et engagement médical. L’ensemble des participants ont uni leurs forces pour gravir ce sommet mythique au profit de l’association Ventoux Contre Cancer.
Cette montée n’était pas simplement un exploit sportif. Elle était, avant tout, un acte de solidarité envers tous ceux qui se battent contre le cancer. L’association Ventoux Contre Cancer, en partenariat avec les hôpitaux locaux, œuvre pour soutenir les patients et financer la recherche médicale. Chaque coup de pédale, chaque pas sur cette montée, symbolisait l’espoir et la détermination de vaincre cette maladie.
Une journée sous le signe de la solidarité
L’ambiance de cette journée était chargée d’émotion et de camaraderie. Chacun des participants, qu’il soit à vélo ou à pied, portait en lui la force d’une cause commune. Le soutien des collègues, des amis et des familles a été un moteur essentiel pour gravir ce sommet emblématique.
Cet événement a été une démonstration de l’unité et de la détermination de la communauté médicale, des partenaires et des bénévoles. Il rappelle que, face à des défis de taille, qu’ils soient physiques ou liés à la santé, l’union et l’engagement collectif peuvent faire la différence. La montée du Ventoux pour l’Association est une belle illustration de ce que l’on peut accomplir ensemble, au service d’une cause qui nous concerne tous.
« Ensemble, nous avons fait plus que gravir une montagne : nous avons apporté notre pierre à l’édifice dans la lutte contre le cancer, avec l’espoir que ces efforts contribueront à améliorer la vie de ceux qui en ont le plus besoin », conclu Antoine Aubertot, Responsable National Ventilation SOS Oxygène, qui a gravi le sommet avec son vélo.